キアリI型奇形
キアリⅠ型奇形とは
本来、頭蓋骨の中に納まっているべき小脳や延髄の一部が、頭蓋骨の出口である大後頭孔を通して脊柱管内へはみ出る病気を「キアリ奇形」と呼びます。その中でも、脊髄髄膜瘤に伴うものをⅡ型と呼ぶのに対して、他の基礎疾患が特にない場合をⅠ型と呼びます。
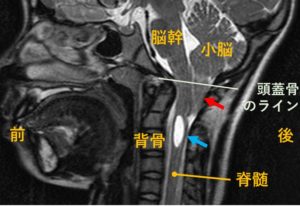
赤矢印は落ち込んだ小脳と延髄。青矢印は脊髄空洞症。
キアリ奇形では、窮屈になった小脳や脳幹が圧迫されたり、頭蓋骨と頸椎の境界部分(頭蓋頸椎移行部)で脳脊髄液の流れが妨げられたりすることで、症状を出すことがあります。
MRIによる小脳下垂の診断基準は、小脳扁桃が大孔から5mm以上下垂している場合を指します。
以前は成人例が多かったのですが、最近ではMRIで容易に診断がつくため、小児例が増えています。女性に多い傾向があります。
5mmを超す小脳扁桃下垂は小児で3.6%、成人を含めても男性の1%、女性の2%にみられ、稀ではないようです。
原因は?
小脳を入れる「後頭蓋窩」の形成が不十分なことが原因と考えられています。
後頭蓋窩が狭いため、中に入っている小脳が窮屈になり、下に向かって押し出されてはみ出た状態です。
頭蓋頚椎移行部で脳脊髄液の流れが妨げられることにより、脊髄空洞症(脊髄の内部に空洞ができて脳脊髄液がたまった状態)を合併します(約50~85%)。そのうち約1/3に側弯を伴います。
30~50%の症例では、周囲の骨の形成異常を合併するという報告があります(後頭骨環椎癒合、環椎軸椎癒合、頭蓋底陥入症、クリッペル・ファイル症候群など)。
一方、水頭症の合併は10%と少ないようです。
症状は?
最も多いのは頭痛です。特に後頭部から後頚部にかけて疼痛が起こります。
首を前屈させて咳やくしゃみをすると頭痛が強くなります。これは、咳やくしゃみ、力むことにより頭蓋内の圧が高まり、落ち込んだ小脳扁桃が大孔にはまり込み、脳脊髄液の通過障害が生じるために生じると考えられています。
その他、小脳や脳幹が圧迫されることに伴う症状(めまい、ふらつき、嚥下障害、歩行障害、しゃっくり、無呼吸など)と、脊髄空洞症に伴う症状(上肢の痺れや感覚障害(痛み・温度が分かりにくくなる)、筋力の低下、筋肉の萎縮など)があります。細かな作業が苦手になり、ボタンが留めにくい、箸を上手に使えないといった症状を伴うようになります。
脊髄空洞症に伴い、脊椎の側弯症を認めることがあります。
2歳までの例:嚥下障害や無呼吸が多く見られます。これは、脳幹や下位脳神経の圧迫による症状です。
それ以降の小児:後頭部痛や空洞症による症状、脊椎の側弯症などが多くなります。学校検診で側弯症を指摘されたことがきっかけとなり発見されることもあります。
成人期:脊髄空洞に伴う症状が増えますが、睡眠時無呼吸などもあります。
診断は?
診察所見
嚥下機能の障害、小脳機能の障害、上肢の運動感覚障害の有無を中心に診察します。
垂直方向の眼振(downbeat nystagmus)を認めることがあります。
腹壁反射の減弱、深部腱反射の亢進や低下を認めます。
画像検査
MRIは最も有用な検査です。
MRIでは、小脳扁桃が大後頭孔を通して落ち込んでいる様子が分かります。また、それに伴い大後頭孔周囲の脳槽が狭くなり、タイトになります。
MRIでは、小脳扁桃下垂の程度を評価します。また、その他の関連する病気がないことを確認します。その他、手術に有用な情報を得ることができます。
術前評価として、造影剤を用いた3D-CTを行い、周囲の骨の構造や動脈・静脈の走行などを把握しておきます。
治療方針は?
経過観察
無症状の場合や症状が軽微な場合には、経過観察します。改善が得られることもあります。
一方、一部に症状や画像所見が悪化する症例もありますので、注意深い経過観察が必要です。
手術
明らかな関連する症状がある場合、脊髄空洞症が進行する場合には、手術を行います。
手術の目的は、狭くて窮屈な大後頭孔を広げることで、脳幹や小脳への圧迫を減じるです。
通常は、大孔部減圧術(foramen magnum decompression; FMD)を行います。
これは、小脳扁桃が嵌まり込んだ大後頭孔と第1頚椎の骨を削ることによって、狭くなっている大後頭孔を拡大させる手術です。これにより、大後頭孔周囲の髄液循環障害を改善し、頭蓋内圧と脊椎管内圧の間の圧較差をなくします。
ほとんどの方では、後頭部痛や後頚部痛は術後に改善します。しかし、脊髄空洞症による感覚障害や側弯症などは改善しにくいものであり、症状の進行を抑えるのが目的です。
他に、通常の大孔部減圧術でにより空洞症の改善が得られない難治の方の場合には、空洞シャント術が行なわれます。



