被殻出血
被殻出血とは
被核を中心とした大脳基底核に血腫の主座があるものをこう呼びます。
代表的な脳出血で、脳出血の約4割を占めます。
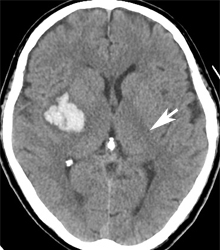
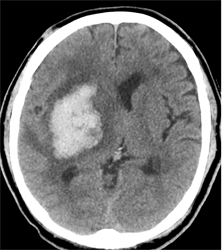
小さな被殻出血 と 大きな被殻出血
(矢印の先の帯状の黒っぽいところが内包)
原因は?
被殻出血の殆どは、長期間持続した高血圧と関係します。レンズ核線条体動脈と呼ばれる、被殻を通る血管が高血圧により動脈硬化を起こすことが主な原因です。
内頚動脈が頭蓋内に入って間もなく枝分かれし、中大脳動脈となりますが、レンズ核線条体動脈はその中大脳動脈から直接出るとても細い血管です。中大脳動脈の径は3mm程度ありますが、レンズ核線条体動脈の径は0.1-0.3mm程度しかありません(参照:脳血管の解剖-動脈系-)。
このレンズ核線条体動脈が動脈硬化を起こすと小動脈瘤を形成し、これが破綻すると被殻出血になると言われています。残念ながら、現状の医学において出血する前に何らかの被殻出血の徴候をつかむことは出来ません。
症状は?
被殻に限局したごく小さな出血であれば、症状は出ないこともあります。
運動麻痺
被殻の内側には内包(上図の矢印)があります。内包は、前頭葉の一次運動野から全身へと続く運動神経の経路です。血腫が増大して内包を圧迫したり、血腫そのものが内包に及ぶようになると、反対側の半身の運動麻痺が出現します。左右の手足の運動機能は、それぞれ反対側の前頭葉にあるので、例えば左の被殻出血では右手足の麻痺が起こります。右顔面の軽い麻痺を伴います。麻痺の程度は、内包が軽く圧迫されているだけだと軽度の運動障害で済みますが、内包に血腫が直接及ぶと高度の麻痺になってしまいます。
失語
その他、左側(優位半球)の場合には失語症を伴うことがあります。これは、優位半球の脳には言語機能野が存在し、基底核はその重要な中継の役割を担っているからです。多くの場合、一過性の言語障害で済みますが、時に高度の言語障害が長期に持続することもあります。
意識障害
血腫が更に大きくなると、意識障害を起こすようになります。意識障害を起こすのは、血腫の直径が4-5cmを超えるようになってからで、容量としては30~50ml以上になります。これには年齢や個人差が影響します。
血腫があまりにも大きいと、脳ヘルニアに至り、不可逆的な変化を起こして死亡する可能性があります。
検査と診断
最も有用な検査は、頭部CTです。頭蓋内出血に関しては、頭部CTに勝る検査はありません。CTでは、血腫は白く写りますが、まだ固まっていない出血の場合には灰色を示すこともあります。
血腫の主座が被殻にあれば、被殻出血と診断します。この場合にも、血腫の一部が脳の太い動脈と接して存在していれば、太い動脈の血管異常(脳動脈瘤の破裂など)との鑑別が必要になります。また、稀ですが、この部位の血管奇形や脳腫瘍が原因となっていることもあります。
MRIでも、血腫の存在を明らかにすることは可能です。しかし、血腫の広がりを把握するのにはCTの方がわかりやすいこと、またMRIには時間がかかること、患者さんを長時間危険な状態に晒さなければならないことなどの理由により、CTより優先してMRIを行うことはありません。
治療方法は?
治療方法は、血腫量と意識状態によって変わります。
血腫が30ml未満で意識レベルが保たれている(JCS I桁、GCS E4)場合
手術を行うメリットはあまりありません。このような患者さんで問題となるのは麻痺ですが、手術により麻痺が改善することはありません。むしろ、手術に伴う合併症(感染など)の危険性を考慮すると、手術を行わないほうがいいでしょう。
血腫が30~50mlを超えた場合
意識が悪化する危険性が高まります。この場合に手術を行う目的は2つあります。
一つは、血腫による脳の圧迫に伴う頭蓋内圧の高まりが意識障害の原因であれば、これを取り除くことで意識障害からの改善を促し、早期にリハビリを行えるようにするということです。
もう一つは、血腫の増大が止まらない場合、生命の危険が迫る可能性があり、手術により回避する目的です。つまり、血腫を取り除くと同時に、出血点の止血を行うために手術を行います。
血腫があまりにも大きくて、脳ヘルニアが極まった状態にあるとき
この場合、手術に対して慎重に考える必要があります(但し、時間的猶予はありませんが)。両方の瞳孔が開いてしまった後に手術しても、意識の回復は得難いからです。また、ここまで来ると手術しても間に合わないこともあります。
手術の方法としては、2-3通りあります。
開頭血腫除去術
最もスタンダードな方法は、開頭して出血を取り除く方法です(開頭血腫除去術)。
この場合、比較的大きく皮膚を切って頭蓋骨を一旦大きく外し、脳表から、もしくは脳と脳の隙間から血腫の内部に入って血腫を吸引します。途中からは手術用顕微鏡を使って手術をします。
全ての血腫を取り除く必要はありません。頭蓋内圧が高い状況を回避することと、完全な止血が手術の目的です。全て血腫を取ることに重きを置き過ぎて深追いした結果、より困難な局面を招いては元も子もありません。ある程度の血腫を取り除き、止血が終了すれば手術を終えます。一度外した頭蓋骨は戻すのが普通ですが、戻さないこともあります。
- 侵襲が大きく、術直後の患者の回復には時間がかかること
- 血腫に到達するために正常な脳の一部を切開し、また圧迫しなければならないこと。
- 手術操作により正常な血管が傷つく可能性もあり、そのため新たな出血や脳梗塞を引き起こす可能性もあります。
- 手術一般と同様に、術後に感染症が起こる可能性もあります。
それほど難しい手術ではありませんが、手術により麻痺などが改善することは稀なので、意識がいい場合にはしない方がいいと思います。
また、血が止まりにくい病気を抱えている方、抗凝固薬を使用している患者さんの場合には止血困難な状況に陥ることもありますので、要注意です。
定位的血腫除去術
座標のついたフレームを頭に固定して、CTをもとに座標に従って血腫の内部に吸引管を挿入し、血腫を取り除く手術です。局所麻酔で、しかも頭蓋骨に小さな孔を開けるだけでできます。
以前は頻繁に行われていました。この方法では、硬い新鮮な血腫は取り除けないのと、少し経った時期に行っても半分も取り除けないことから、最近では行われなくなってきました。
内視鏡下血腫除去術
定位的血腫除去術の代わりに、内視鏡を使ったより優れた治療が普及しつつあります(内視鏡下血腫除去術)。
この手術も、局所麻酔下に頭蓋骨に小さな孔を開けるだけでできます。孔から血腫の内部に向かって内視鏡と吸引管を挿入し、内視鏡で確認しながら出来るだけ多くの血腫を取り除きます。
局所麻酔ですので、心臓、肺、肝臓や腎臓など、全身状態が悪い人でも行いやすいですし、高齢者にも向いています。開頭手術と比較して手術時間も大幅に短縮できます。
この方法では、かなり多くの血腫を取り除くことが出来ることから、殆どの血腫除去手術を内視鏡で行っている施設もあります。但し、止血操作がうまく出来ない点が顕微鏡手術には劣っているかもしれません。多くの場合には問題なく止血も出来るのですが、術後に止血が不十分な場合には開頭手術を余儀なくされることもあります。
内視鏡のデメリットは、部位によっては見えづらいこともあること、止血困難な激しい出血へ対応できないことなどでしょう。ただ、被殻出血は内視鏡手術の比較的いい適応だと思います。術後に再出血する場合には、再手術の際に開頭手術を行ったほうがいいかもしれません。
保存的治療
手術を行っても、血腫が小さくて手術が必要ない場合にも、点滴は治療の柱の一つです。点滴の種類、目的としては、水分・栄養補給のための補液、止血剤、降圧剤、脳圧降下剤、胃粘膜保護剤などの投与があります。
絶飲食
脳出血急性期では、全身麻酔の手術の可能性があるため、絶飲食が必要です。また、意識レベルが悪い患者さんではそもそも口からものを摂ることができません。そして、何らかの急変に備えていつでも大事な薬を投与できるように、点滴を行います。
血圧管理
被殻出血の患者さんの多くはもともと高血圧の持病があるのですが、出血直後には頭蓋内圧が上がることに対する反応として血圧が著明に上がります。しばしば、収縮期血圧で200mmHgを超え、拡張期血圧も120mmHgにもなります。あまりにも血圧が高いと出血が止まりませんので、血圧降下作用のある点滴で無理にでも下げる必要があります。落ち着けば、内服薬に切り替えます。
その他の点滴
(これは気休めかもしれませんが)、早期に止血剤の投与を行います。
脳圧降下剤の点滴は、主治医の考え方にもよりますが、心臓や腎臓の悪くない人では1~2週間続けます。
急に脳に大きな病変が出来た患者さんでは、胃潰瘍になる危険性が高いとされますので、必要に応じて胃酸を抑える薬を使用します。
その他、術後の患者さんでは抗生物質の投与を行います。
栄養管理
脳出血の超急性期には点滴が必要ですが、点滴はリハビリの妨げになるので、可及的速やかに外したいところです。そのために、食事を開始できる状態になれば速やかに食事を再開したいところですし、それと同時に薬もなるべく経口薬に切り替えます。食事を口から摂ることができない患者さんにおいては、鼻から胃にチューブをいれ(経鼻胃管)、そこから流動食を流し込みます。長期に流動食が必要な患者さん(意識障害や嚥下障害のある患者さん)では、状況次第で胃瘻や腸瘻が必要になります。
リハビリ
脳卒中の患者さんで最も重要なのはその後のリハビリです。
出血の拡大が止まり、追加手術が必要ない状況であることがわかれば、直ちにリハビリを開始したいところです。脳出血の急性期から半年以内に質の高いリハビリを受けることはとても重要な事です。
救急病院では、リハビリを片手間に行っていることが多いので、全身状態が落ち着いて、脳神経外科医の目を離れても大丈夫な状態であることが確認できたら、すぐにでも回復期リハビリテーション病院へ転院することは患者さんにとってもメリットの大きいことです。



